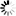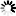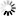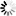Science:免疫系统的遗传变异参与了肺癌的免疫监视

图1 癌症风险的免疫遗传基础
 |
 |
 |
| 官网:www.cxbio.com | 微信服务号:iseebio | 微博:seebiobiotech |
 |
 |
 |
| 商城:mall.seebio.cn | 微信订阅号:seebiotech | 泉养堂:www.canmedo.com |
相关资讯
- 节约蛋白类药物新药开发费用的糖基化产品
- KANEKA KanCapATM) 3G 预装柱 KANEKA KanCapA(TM) 3G Prepacked Column
- Cancer Discovery:KRAS诱导线粒体自噬来促进胰腺癌发展
- 线粒体动态平衡对干细胞胚胎发育的影响得以揭示
- 细胞编程,再现人类细胞独特特征的神经网络
- 生物技术服务-尽在西宝生物CRO专业服务平台
- Nature:肠道菌群所产生的神经递质或能调节宿主机体的感知行为
- 科学家们发现了可以减少抗生素对肠道细菌有害副作用的化合物
- Diabetes: COVDI19对于高血糖症的影响
- 下一个紫杉醇?日本新研究揭示沙姜抗癌治腹水的主要活性成分EMC的抗癌特性
新进产品
同类文章排行
- Science:免疫系统的遗传变异参与了肺癌的免疫监视
- 《Science》突破性新抗生素,遏制耐药细菌
- 《PNAS》肺部隐藏的抗流感大军
- Cell:逆转录病毒在大脑进化中发挥了关键作用
- Science:控制端粒酶
- 抗真菌蛋白DECTIN-1可用于自身免疫疾病和癌症治疗
- 一个物种是如何变成许多物种的?科学家已经证实了达尔文的假说
- PNAS:新技术让癌细胞更容易暴露出来
- 《PNAS》一种不为人知的蛋白质,它能保持人体细胞的健康
- 大脑什么时候长大?新发现震惊神经科学家
资讯文章
您的浏览历史